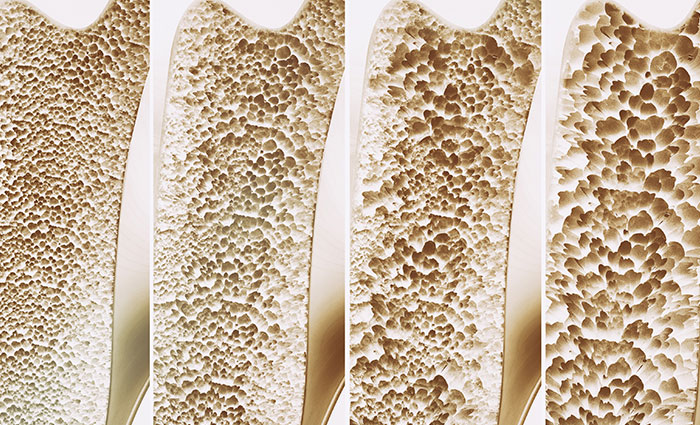
当骨骼从"钢筋混凝土"变成"泡沫塑料"
各位朋友,今天我们要聊一个被称为"沉默杀手"的疾病——骨质疏松症(Osteoporosis)。
先给大家打个比方:你的骨骼就像一座"大楼的骨架",年轻时是"钢筋混凝土结构"——密实、坚固、抗震。可是随着年龄增长,这座大楼的建材开始老化:钢筋(骨小梁)变细、断裂,混凝土(骨基质)流失,整座大楼从"钢筋混凝土"变成了"泡沫塑料"——外表看起来还行,但一碰就碎!
这就是骨质疏松症!它是一种全身性骨骼疾病,以骨量减少、骨组织微结构破坏、骨脆性增加为特征,最可怕的后果就是脆性骨折——轻微外力(甚至打个喷嚏、弯腰捡东西)就能导致骨折!
根据美国国家骨质疏松基金会(NOF)的数据:
· 全球约2亿人患有骨质疏松症
· 50岁以后,女性终生骨折风险约50%,男性约20%
· 髋部骨折后1年内,死亡率高达20-30%!
· 椎体骨折后,身高可缩短数厘米,出现驼背("老年驼")
在中国,情况同样严峻:
· 50岁以上人群中,约32.1%的女性和6%的男性患有骨质疏松
· 中国每年发生约230万例骨质疏松性骨折
· 骨质疏松症导致的医疗费用和生活质量下降,是巨大的社会负担
最可怕的是:骨质疏松早期没有任何症状!很多人直到发生骨折才知道自己"骨头不行了"——但此时骨量已经丢失了30-50%,就像大楼已经摇摇欲坠才发现地基早就空了!
诊断骨质疏松的"金标准":
· 双能X线骨密度仪(DEXA)测量骨密度(BMD),得出T值
· T值≤-2.5:骨质疏松症
· -2.5<T值<-1.0:骨量减少(骨质疏松前期)
· T值≥-1.0:正常骨密度
今天这篇文章,就是要教你读懂DEXA报告,掌握钙和维生素D的正确补充方法,学会通过运动和药物预防、治疗骨质疏松,让你的骨骼重新"坚如磐石"!
核心指标解读——给骨骼"称重"
DEXA报告:骨密度的"成绩单"
DEXA(Dual-Energy X-ray Absorptiometry,双能X线吸收测定法)是测量骨密度的金标准。
如何理解DEXA报告?
关键指标:T值(T-score)
T值的定义:
· 你的骨密度与健康年轻成人(30岁左右)峰值骨量的差异
· 用标准差(SD)表示
· 公式:T值 = (你的骨密度 - 年轻健康成人平均骨密度) / 标准差
T值的诊断标准(WHO标准):
|
T值范围 |
诊断 |
意义 |
|
≥-1.0 |
正常骨密度 |
骨骼健康,继续保持 |
|
-2.5 < T值 < -1.0 |
骨量减少(Osteopenia) |
骨质疏松前期,需要积极预防 |
|
≤-2.5 |
骨质疏松症 |
骨折风险显著增加,需要治疗 |
|
≤-2.5 + 脆性骨折 |
严重骨质疏松 |
高风险,需要积极药物治疗 |
举例说明:
案例1:
· 腰椎(L1-L4)T值:-1.5
· 股骨颈T值:-1.8
· 诊断:骨量减少
· 解读:骨密度比年轻人低1.5-1.8个标准差,处于骨质疏松前期,需要积极补钙、维生素D和运动
案例2:
· 腰椎T值:-2.8
· 股骨颈T值:-3.1
· 诊断:骨质疏松症
· 解读:骨密度比年轻人低约3个标准差,骨折风险高,需要药物治疗
案例3:
· 腰椎T值:-3.5
· 既往有椎体压缩性骨折史
· 诊断:严重骨质疏松
· 解读:不仅骨密度极低,而且已经发生过脆性骨折,需要立即启动强效抗骨质疏松药物治疗
Z值(Z-score):
定义:
· 你的骨密度与同年龄、同性别人群平均值的差异
意义:
· Z值≤-2.0:骨密度低于同龄人,需要寻找继发性骨质疏松的原因(如甲状腺功能亢进、甲状旁腺功能亢进、糖皮质激素使用、营养不良等)
· Z值主要用于绝经前女性、50岁以下男性、儿童
测量部位:
常规测量部位:
1. 腰椎(L1-L4):富含松质骨,对代谢变化敏感,反应快
2. 股骨颈或全髋:预测髋部骨折风险的最佳部位
3. 前臂(桡骨远端1/3):用于特殊情况(如腰椎或髋部无法测量)
诊断取:最低的T值!
· 例如:腰椎T值-1.8,股骨颈T值-2.6
· 诊断:骨质疏松(因为股骨颈T值≤-2.5)
多久复查一次?
· 骨量减少:1-2年复查
· 骨质疏松治疗中:1-2年复查(评估疗效)
· 高风险人群:1年复查
骨代谢标志物:骨骼的"施工进度表"
骨骼是动态组织,不断进行"拆旧建新":
· 破骨细胞:负责"拆房子"(骨吸收)
· 成骨细胞:负责"盖房子"(骨形成)
· 正常情况下,拆和盖平衡,骨量稳定
· 骨质疏松时,拆得快、盖得慢,骨量流失
骨代谢标志物可以评估骨骼的"施工速度":
骨吸收标志物("拆房速度"):
I型胶原羧基端肽(CTX):
· 正常值:绝经后女性<1000 pg/ml
· 升高:骨吸收增加,骨丢失加快
· 用途:
o 评估骨折风险(CTX越高,风险越大)
o 监测治疗效果(抗骨吸收药物可使CTX下降)
骨形成标志物("盖房速度"):
I型前胶原氨基端前肽(P1NP):
· 反映骨形成速度
· 用途:评估成骨药物(如甲状旁腺激素类似物)的疗效
临床应用:
· 不用于诊断,但可用于评估骨折风险和监测治疗
· 抗骨质疏松药物治疗后,CTX应下降40-50%(双膦酸盐),或P1NP显著上升(特立帕肽)
其他检查
影像学检查:
X线片:
· 不能早期诊断骨质疏松(骨量丢失>30%才能看出)
· 但可以发现椎体压缩性骨折:
o 椎体高度丢失>20%
o 椎体呈"鱼嘴样"或"楔形"
o 很多椎体骨折是"隐匿性"的,患者没有明显症状!
MRI或CT:
· 用于疑似骨折但X线不明确的情况
血液检查:
排除继发性骨质疏松:
· 血钙、血磷:甲状旁腺功能亢进时钙高
· 甲状腺功能:甲亢加速骨丢失
· 性激素:绝经后雌激素低
· 25-羟维生素D:缺乏加重骨质疏松
· 血清蛋白电泳:排除多发性骨髓瘤(也会导致骨质破坏)
误区澄清——那些关于骨骼的"谎言"
误区一:"喝骨头汤能补钙"
错!骨头汤的钙含量极低,补钙效果微乎其微!
真相:
· 骨头中的钙以羟基磷灰石形式存在,极难溶解
· 即使长时间炖煮,骨头汤中的钙含量仅约2-5 mg/100ml
· 而一杯牛奶(200ml)含钙约220 mg——喝一杯牛奶=喝40-100碗骨头汤!
骨头汤的问题:
· 高脂肪:长时间炖煮,脂肪大量溶出,喝多了容易发胖
· 高嘌呤:痛风患者不宜
· 钙含量低:补钙效果差
真正补钙的食物:
· 奶制品:牛奶、酸奶、奶酪(首选!)
· 豆制品:豆腐、豆干(含钙凝固剂)
· 绿叶蔬菜:小白菜、芥兰、西兰花
· 坚果和种子:芝麻、杏仁
· 小鱼干、虾皮(但盐分高,适量)
误区二:"骨质疏松不需要药物治疗,补钙和维生素D就够了"
错!对于已经确诊骨质疏松的患者,单纯补钙和维生素D远远不够!
真相:
钙和维生素D的作用:
· 提供"建筑材料"
· 是骨骼健康的基础
· 可以延缓骨丢失
但是!
· 对于T值≤-2.5的骨质疏松患者,钙+维生素D仅