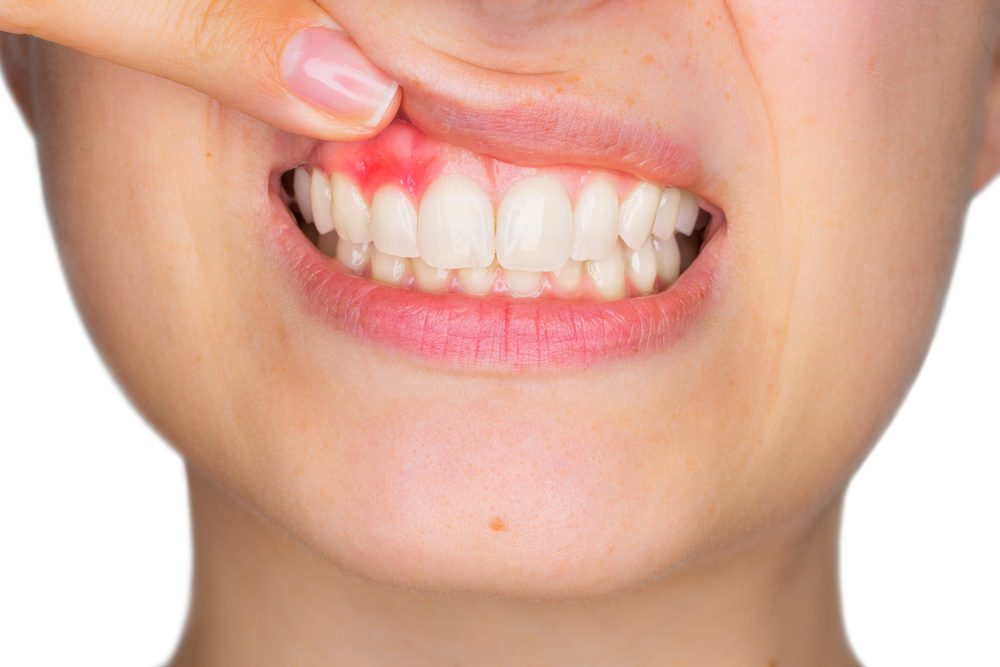
很多朋友觉得牙周病就是"牙龈发炎"这么简单,其实它背后藏着一套复杂精密的生物学机制。
想象一下,你的口腔就像一个微型战场,数百种细菌组成"敌军",免疫细胞是"守军",双方日夜交战。
正常情况下势均力敌,但一旦平衡被打破,牙周组织就遭殃了。
今天咱们就像侦探破案一样,揭开牙周病发生发展的每一个环节,看看这场"口腔战争"到底是怎么打起来的。
一、牙周组织的精密构造
1、牙龈的分层结构
牙龈看起来就是包裹牙齿的粉红色肉,其实结构相当讲究。
从外到内分为上皮层和结缔组织层。
上皮层又细分为口腔上皮、龈沟上皮和结合上皮三部分。
口腔上皮是最外层,厚度约0.2-0.3毫米,由多层鳞状上皮细胞组成,表面有一定角化,能抵御机械摩擦和化学刺激。
龈沟上皮衬在牙龈和牙齿之间的小沟里,这条沟就是龈沟,正常深度不超过3毫米。
龈沟上皮没有角化,比较薄弱,是细菌入侵的主要通道。
结合上皮最关键,它紧紧附着在牙齿表面,像一道密封条,阻止细菌和毒素向深层渗透。
结合上皮的附着是通过半桥粒结构实现的,这种结构既牢固又有一定弹性。
牙龈的结缔组织层占牙龈体积的大部分,主要成分是胶原纤维,约占60%。
这些胶原纤维像钢筋一样交织成网,赋予牙龈强度和韧性。
结缔组织里还分布着血管、神经和各种细胞,包括成纤维细胞、免疫细胞等。
健康的牙龈是淡粉色的,表面有点像橘子皮的质感,这是因为胶原纤维束穿过上皮造成的点彩状外观。
2、牙周膜的缓冲作用
牙周膜是连接牙根和牙槽骨的软组织,厚度只有0.15-0.38毫米,别看它薄,作用可大了。
牙周膜里密布着胶原纤维束,这些纤维一端埋在牙骨质里,另一端埋在牙槽骨里,就像无数根弹簧把牙齿悬吊在骨槽中。
当你咀嚼食物时,牙周膜能吸收和分散咬合力,保护牙齿和牙槽骨不受损伤。
哥伦比亚大学牙学院的研究显示,牙周膜能承受的咬合力相当惊人,后牙区可达300-500牛顿,相当于30-50公斤的重量。
牙周膜里还有丰富的本体感受器,能精确感知咀嚼力度和方向,帮助大脑调节咬合。
这就是为什么你能感觉到米粒里有沙子,能控制咬苹果的力度不至于崩坏牙齿。
牙周膜的另一个重要功能是营养供应。
它富含血管,为牙骨质、牙槽骨和牙龈提供营养。
牙周膜里的成纤维细胞很活跃,既能合成胶原维持组织结构,又能在受损时参与修复。
但牙周膜也很脆弱,一旦受到持续的细菌侵袭或创伤,会迅速破坏,而且破坏后很难完全再生。
3、牙槽骨的支撑系统
牙槽骨是颌骨的一部分,专门用来支持牙齿。
它分为两层,外层是致密骨,厚度1-3毫米,坚硬密实。
内层是松质骨,由骨小梁构成网状结构,像海绵一样,里面有骨髓和血管。
牙槽骨的厚度和密度因人而异,前牙区较薄,后牙区较厚。
X光片上可以看到,健康的牙槽骨嵴顶距离釉牙骨质界约2毫米,骨嵴平整连续。
牙槽骨是活的组织,一直在动态重建。
骨细胞不断合成和分解骨质,维持平衡。
正常情况下,成骨活动略强于破骨活动,骨量保持稳定或缓慢增加。
但牙周病时,这个平衡被打破,破骨活动明显增强,骨吸收速度远超骨形成,牙槽骨就一点点消失了。
东京医科牙科大学的长期研究发现,牙槽骨的代谢速度比其他骨骼快2-3倍,对营养状况和激素水平特别敏感。
这也解释了为什么绝经后女性、骨质疏松患者更容易发生严重的牙周病,因为雌激素下降、钙质流失会加速牙槽骨吸收。
4、牙骨质的特殊保护层
牙骨质覆盖在牙根表面,是一层矿化组织,厚度从牙颈部的20-50微米到根尖部的150-200微米不等。
牙骨质的成分和骨组织相似,65%是无机物(主要是羟基磷灰石),25%是有机物(主要是胶原纤维),10%是水。
牙骨质最重要的功能是为牙周膜纤维提供附着。
那些胶原纤维束的一端深深埋在牙骨质里,叫做穿通纤维或夏普纤维,就像钉子钉进木板一样牢固。
牙骨质终生缓慢沉积,随着年龄增长会越来越厚。
这是一种补偿机制,因为牙齿在使用过程中会有微量磨耗,牙骨质的持续沉积能维持牙齿在牙槽窝中的位置。
和牙釉质、牙本质不同,牙骨质没有血管和神经,营养完全依赖周围的牙周膜。
一旦牙周膜受损,牙骨质的营养供应中断,会发生吸收或坏死。
牙周病晚期,暴露的牙根表面常常能看到牙骨质的缺损和吸收陷窝,这是病情严重的标志。
二、牙菌斑是怎么一点点攻占阵地的
1、获得性薄膜的形成
刚洗完牙或刚刷完牙,牙齿表面光溜溜的,但几分钟内就会形成一层薄膜,这就是获得性薄膜。
它是由唾液中的蛋白质、糖蛋白、酶等成分吸附在牙面上形成的,厚度只有几微米,肉眼看不见。
这层薄膜无色透明,用水冲不掉,刷牙也不易完全去除。
获得性薄膜本身对牙齿有保护作用,能减少酸性物质对牙釉质的侵蚀,还有一定的润滑作用。
但问题是,它也为细菌附着提供了良好的基础。
薄膜表面有很多受体位点,细菌表面的黏附素能识别并结合这些位点,就像钥匙开锁一样。
瑞典马尔默大学的研究显示,获得性薄膜形成后30分钟内,就有细菌开始附着。
2、初期定植者的登陆
最早附着到牙面的细菌叫做初期定植者,主要是链球菌属,特别是血链球菌、轻链球菌。
这些细菌表面有菌毛和表面蛋白,能特异性识别获得性薄膜上的受体。
它们像先头部队,首先占领阵地。
初期定植者大多是需氧菌或兼性厌氧菌,能在有氧环境中生存。
这个阶段的细菌数量还不多,形成的菌斑很薄,叫做早期菌斑,厚度不到10微米。
细菌主要靠分裂增殖扩大势力范围。
一个细菌在适宜条件下20分钟就能分裂一次,理论上24小时可以繁殖成几百万个。
但实际上受到唾液冲刷、食物摩擦等影响,增长速度没这么快。
3、次级定植者的加入
初期定植者站稳脚跟后,开始为其他细菌创造条件。
它们的代谢产物改变了局部环境,消耗氧气,产生有机酸和其他营养物质。
这时候一些更复杂的细菌加入进来,叫做次级定植者,包括放线菌、韦荣球菌等。
次级定植者通过共聚集作用附着在初期定植者上。
这种作用就像拼图,一种细菌表面的黏附素正好能识别另一种细菌表面的受体,两者特异性结合。
密歇根大学牙学院的体外实验证明,单独培养时某些细菌很难附着在牙面上,但如果先有初期定植者铺垫,它们就能轻松附着。
菌斑逐渐加厚,从单层细菌发展成多层结构。
细菌之间不仅仅是简单堆积,而是形成复杂的空间结构,有点像搭积木。
不同种类的细菌各居一方又相互协作,有的产生营养物质供其他菌利用,有的产生保护性物质抵御外界侵袭,形成了一个微型生态系统。
4、成熟菌斑和生物膜
7-14天不刷牙(当然不建议这样做),牙菌斑就发展成熟了。
成熟菌斑是典型的生物膜结构,厚度可达100-300微米,肉眼可见呈黄白色软垢。
生物膜不是杂乱无章的细菌堆,而是高度有序的建筑。
细菌被自己分泌的多糖基质包裹,形成一个三维网状结构。
这个结构很狡猾。
多糖基质就像一层盔甲,能阻挡抗生素、消毒剂、免疫细胞的攻击。
生物膜内部有水通道,用于输送营养和排泄废物。
不同区域的氧气浓度差异很大,表层是需氧环境,深层接近无氧,所以表层以需氧菌为主,深层以厌氧菌为主。
成熟菌斑中的细菌种类激增。
荷兰阿姆斯特丹自由大学的分子生物学分析发现,一克牙菌斑中含有约1000亿个细菌,包括700多种不同的菌种。
这些细菌不是各干各的,而是通过群体感应系统交流信息、协调行动。
当菌群密度达到一定阈值,细菌会集体改变行为模式,比如增强毒力、形成更厚的保护层,这让菌斑的致病性大大增强。
5、龈下菌斑的特殊性
随着龈沟加深、牙周袋形成,龈下环境和龈上完全不同。
龈下几乎没有氧气,龈沟液提供营养,还有血液成分渗出。
龈下菌斑以厌氧菌为主,特别是牙龈卟啉单胞菌、福赛斯坦纳菌、齿垢密螺旋体等,这些被称为"红色复合体"的细菌是牙周炎的主要元凶。
龈下菌斑的结构也不同。
它不像龈上菌斑那样紧密附着在牙面,而是部分漂浮在龈沟液中,部分松散附着。
有些细菌甚至能侵入组织内部,在上皮细胞间隙和结缔组织中繁殖。
北卡罗来纳大学的电子显微镜观察发现,严重牙周炎患者的牙龈组织内能检测到大量细菌,有些距离牙面超过2毫米。
龈下细菌的武器库更强大。
它们产生各种毒力因子,包括脂多糖(内毒素)、蛋白水解酶、溶血素等。
脂多糖能激活免疫系统引发炎症,蛋白酶能降解组织蛋白和免疫球蛋白,溶血素能破坏红细胞获取铁元素。
这些武器协同作战,让牙周组织防不胜防。
三、炎症反应从帮手变成帮凶
1、炎症的初期反应
当牙菌斑积聚到一定程度,细菌产物开始刺激牙龈组织。
最早的反应发生在结合上皮和结缔组织交界处。
细菌的脂多糖通过上皮细胞间隙渗透进来,被组织细胞表面的Toll样受体识别。
这些受体就像警报器,一旦探测到细菌成分,立即启动免疫反应。
组织细胞(主要是上皮细胞、成纤维细胞、内皮细胞)迅速分泌细胞因子和趋化因子,包括白介素-1、白介素-6、白介素-8、肿瘤坏死因子-α等。
这些分子就像信号弹,召唤免疫细胞前来支援。
同时,小血管扩张,通透性增加,血流量增大,这就是为什么牙龈会红肿的原因。
组织液渗出增多,龈沟液流量从正常的每天0.3-0.5毫升增加到2-3毫升。
2、中性粒细胞的先锋作战
中性粒细胞是免疫系统的快速反应部队,在炎症早期大量涌入。
它们穿过血管壁,沿着浓度梯度迁移到细菌聚集处。
中性粒细胞的武器主要是吞噬作用和释放抗菌物质。
它们能吞噬细菌、分泌溶酶体酶降解细菌,还能释放活性氧自由基杀菌。
健康的龈沟里每分钟有约3万个中性粒细胞通过,形成一道活的屏障。
牙周炎时这个数字增加10-20倍。
中性粒细胞的寿命很短,只有几个小时到1-2天,死亡后会释放出内容物,包括各种水解酶。
这些酶在杀菌的同时,也会误伤周围的正常组织。
日本新潟大学的研究发现,中性粒细胞功能缺陷的人极易发生严重牙周病。
有一种罕见的遗传病叫周期性中性粒细胞减少症,患者的中性粒细胞数量周期性下降,每次下降时牙龈炎症就明显加重,说明中性粒细胞对控制感染至关重要。
但另一方面,过度激活的中性粒细胞也是组织破坏的重要原因,这就是炎症的两面性。
3、巨噬细胞和树突状细胞的调节作用
巨噬细胞是炎症中期的主力军。
它们从单核细胞分化而来,迁移到炎症部位后变成巨噬细胞。
巨噬细胞的功能更多样,除了吞噬细菌和组织碎片,还能分泌大量细胞因子,调节免疫反应。
巨噬细胞有M1和M2两种类型,M1型促炎,产生白介素-1、肿瘤坏死因子等,加重组织破坏;M2型抗炎,产生白介素-10、转化生长因子-β等,促进组织修复。
正常情况下两种类型保持平衡,但慢性牙周炎时M1型占优势,炎症持续不消退。
加州大学洛杉矶分校的动物实验显示,如果能把M1型巨噬细胞转化为M2型,牙周炎症会明显减轻,骨吸收减少。
这为治疗提供了新思路。
树突状细胞是专业的抗原呈递细胞,负责把细菌抗原信息传递给淋巴细胞。
它们就像侦察兵和通讯员,在牙龈上皮和结缔组织中巡逻,一旦捕获细菌抗原,就迁移到淋巴结,激活T细胞和B细胞,启动特异性免疫反应。
树突状细胞的活化决定了免疫反应的方向,它们分泌的细胞因子会影响T细胞分化成不同的亚型。
4、淋巴细胞的双重影响
T淋巴细胞在慢性牙周炎中占主导地位。
根据功能不同,T细胞分为多种亚型。
辅助性T细胞(Th细胞)又分为Th1、Th2、Th17等。
Th1细胞产生干扰素-γ,增强细胞免疫,帮助清除细菌,但过度激活会加重组织破坏。
Th2细胞产生白介素-4、白介素-5,增强体液免疫,促进B细胞产生抗体。
Th17细胞产生白介素-17,是近年研究的热点,它能招募中性粒细胞,在牙周炎中作用复杂。
调节性T细胞(Treg)是免疫系统的刹车,能抑制过度的炎症反应。
健康牙龈中Treg细胞比例较高,牙周炎时比例下降。
伦敦国王学院的研究表明,Treg细胞功能不足是牙周炎发生发展的重要原因。
如果能增强Treg细胞功能,理论上可以控制炎症、减少组织破坏。
B淋巴细胞产生抗体,但在牙周炎中效果不佳。
虽然患者血清和龈沟液中能检测到针对牙周致病菌的抗体,但这些抗体不能有效清除细菌。
部分原因是细菌躲在生物膜中,抗体难以到达