很多朋友去看牙医,医生拿个细长的金属棒在牙齿周围戳来戳去,边戳边报数"3、4、5、6",弄得人一头雾水。
这其实是在做牙周检查,那个"金属棒"叫牙周探针,报的数字是牙周袋深度。
别小看这个简单的动作,它能精准判断你的牙周健康状况,决定治疗方案。
中华口腔医学会的统计显示,超过60%的患者是在常规体检或看其他牙病时才发现牙周问题的,很多人对牙周检查一无所知。
今天咱们就揭开牙周诊断的神秘面纱,看看医生是怎么给你的牙周"打分"的,这样下次检查时你就心中有数了。
一、牙周探诊这门技术活
1、探针长什么样
牙周探针是口腔科最基础也最重要的检查工具之一。
它是一根细长的金属杆,顶端呈球状或钝圆形,直径约0.5毫米,侧面刻有刻度标记。
最常用的是Williams探针,每隔1、2、3、5、7、8、9、10毫米有颜色标记。
还有一种UNC-15探针,每隔1毫米就有刻度,精度更高。
探针的设计很讲究。
球状的顶端能避免刺穿牙龈组织,在牙周袋内滑动时不会造成额外损伤。
刻度标记让医生能准确读取深度。
探诊力度控制在20-25克,相当于指甲盖轻按皮肤稍有凹陷的力量,太轻探不到袋底,太重会穿透软组织造成假阳性。
北京大学口腔医学院的操作规范强调,标准化的探诊力度对诊断准确性至关重要。
现代还出现了电子探针,能自动控制力度并数字显示深度,记录到电脑系统。
有些高端设备还能测量附着水平、牙龈退缩量,生成可视化报告。
但这类设备价格昂贵,目前主要在研究机构和大型医院使用,基层诊所还是以传统手工探诊为主。
2、探诊的具体操作
医生进行牙周探诊时会让你张大嘴,用探针沿着牙齿周围的牙龈缘轻轻插入龈沟或牙周袋。
标准做法是每颗牙齿测6个位点,颊侧(脸颊侧)近中、中央、远中各一个点,舌侧(舌头侧)也是三个点。
这样一口28颗牙就是168个位点,全口32颗牙包括智齿的话是192个位点。
探针沿着牙面轻轻向根尖方向推进,直到遇到阻力,这个阻力点就是袋底或沟底。
健康的龈沟底部会有明显的触感反馈,就像触到一个稍硬的底部。
炎症状态下袋底组织松软,探针可能继续下滑,甚至穿透结合上皮。
经验丰富的医生能通过手感判断组织状态。
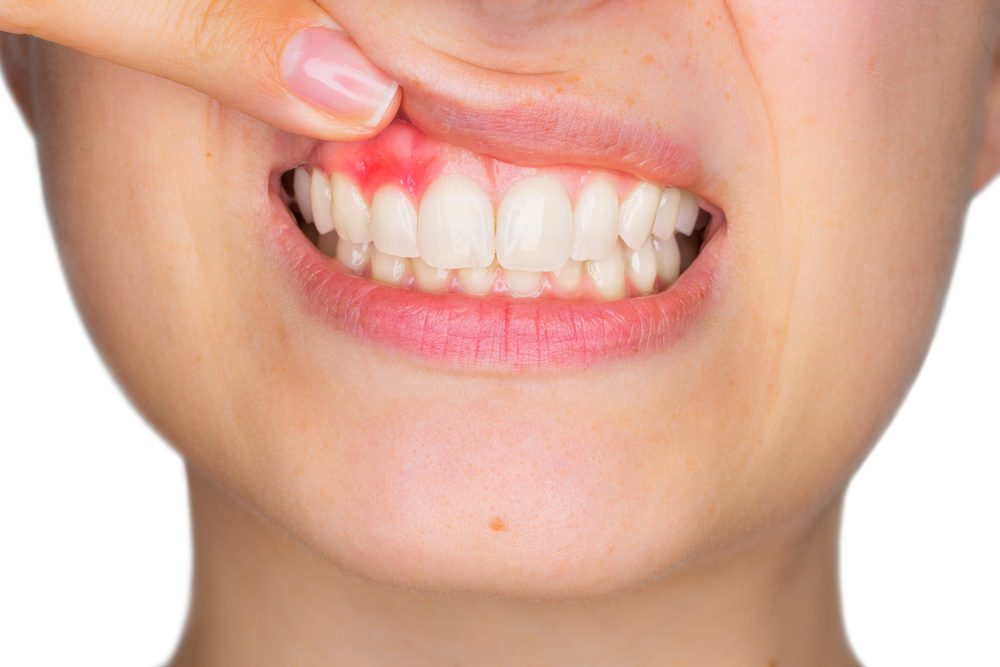
探诊时医生会观察是否出血。
健康牙龈探诊不出血,有炎症时探针刺激会引起出血,这叫探诊出血。
一般在探诊后10-30秒观察,如果袋口或探针上有血迹,记录为阳性。
上海交通大学口腔医学院的研究表明,探诊出血是牙周炎症活动的敏感指标,阳性率越高说明炎症越活跃。
3、测量的关键指标
探诊深度是从牙龈缘到袋底的距离。
正常龈沟深度不超过3毫米,4-5毫米为浅袋,6-7毫米为中袋,8毫米以上为深袋。
但光看探诊深度还不够,因为牙龈可能肿胀或退缩,影响深度值。
附着水平才是反映牙周支持组织真实丧失程度的指标。
它是从釉牙骨质界(牙冠牙根交界处)到袋底的距离。
如果牙龈没有退缩,附着水平等于探诊深度。
如果牙龈退缩了2毫米,探诊深度4毫米,那附着水平就是6毫米。
反过来,如果牙龈肿胀增生,探诊深度可能很深,但附着水平不一定多。
四川大学华西口腔医院的诊断标准规定,附着丧失是确诊牙周炎的必要条件。
牙龈炎只有龈沟加深,没有附着丧失;牙周炎必然有附着丧失。
附着丧失1-2毫米为轻度,3-4毫米为中度,5毫米以上为重度。
这个分级直接决定治疗方案和预后判断。
4、探诊的注意事项
探诊看似简单,实际需要大量训练才能掌握。
力度控制最关键。
太轻探不到底,会低估袋深度,漏诊牙周炎。
太重穿透软组织,会高估袋深度,过度诊断。
研究显示,未经训练的医生,同一位点重复测量误差可达2毫米,而训练有素的医生误差控制在0.5毫米以内。
探针角度也很重要。
探针要与牙长轴平行,紧贴牙面,沿着牙根外形探查。
如果角度不对,可能探到牙齿凹陷处或牙根分叉,读取错误数值。
前牙区相对容易,后牙区特别是磨牙的远中面,因为空间狭小、角度刁钻,很考验医生技术。
有些情况探诊要特别小心。
急性期炎症时组织充血水肿,探诊可能很疼,要动作轻柔。
凝血功能障碍患者探诊易出血,要询问病史。
心脏瓣膜病等感染性心内膜炎高风险患者,探诊前可能需要预防性用抗生素,防止菌血症。
有未控制的糖尿病、免疫缺陷等情况,也要评估风险。
二、牙周袋深度的测量和意义
1、不同深度的临床意义
牙周袋深度是牙周检查最直观的数据。
1-3毫米是正常龈沟,这个范围内只要没有探诊出血、附着丧失,就属于健康状态。
有些人龈沟2-3毫米,如果牙龈有轻微炎症,算牙龈炎,通过改善口腔卫生就能恢复。
4-5毫米的袋深度进入警戒区了。
这个深度患者自己清洁比较困难,普通牙刷刷不到袋底,牙菌斑容易堆积。
如果伴有探诊出血和附着丧失,确诊为轻度牙周炎。
这个阶段治疗效果好,通过龈上洁治、龈下刮治,配合正确的家庭护理,袋深度能缩小1-2毫米,甚至恢复到正常龈沟深度。
6-7毫米属于中等深度袋,对应中度牙周炎。
袋底已经深入牙根中段,骨吸收比较明显。
这个深度患者完全无法自己清洁,必须靠专业治疗。
基础治疗可能不够,需要牙周手术翻瓣清理。
预后相对较好,但不太可能完全恢复到正常状态,目标是控制炎症、稳定病情。
8毫米以上的深袋很严重了,对应重度牙周炎。
袋底接近或超过根长的一半,骨支持已经丧失大半。
治疗难度大,预后不确定。
有些牙齿可能保不住,需要拔除。
即使保留,也需要复杂的治疗和终生维护。
中华口腔医学会牙周病学专业委员会的数据显示,袋深度超过9毫米的牙齿,10年保存率只有50%左右。
2、全口多点测量的必要性
牙周病的分布往往不均匀。
有的牙齿很健康,有的牙齿已经重度牙周炎,相邻牙齿可能情况完全不同。
同一颗牙齿的不同位点也有差异,颊侧可能只有4毫米,舌侧可能有7毫米。
所以全口多点测量才能全面评估病情。
只测个别位点容易漏诊。
比如只测颊侧中央一个点,可能都是3毫米,看起来很健康。
但舌侧或邻面可能有深袋,这样就漏掉了。
国际标准推荐每颗牙测6个点,虽然耗时,但诊断准确性大大提高。
简化方案是测4个点,颊侧和舌侧各测中央和远中两个点,省略了近中点。
研究表明4点法能检出约90%的病变位点,比6点法稍差但也基本够用。
有些快速筛查会用CPITN指数,只测特定的10颗牙齿,不够精确但能快速判断是否需要深入检查。
复旦大学附属华山医院口腔科建议,初诊患者、中重度牙周炎患者、治疗前后对比,都应该做全口6点法测量并记录,建立完整的牙周档案。
轻度牙龈炎或定期复查的稳定患者,可以简化测量,但至少每年一次全口详细检查。
3、测量结果的记录方式
传统记录是医生口述,助手在牙周检查表上手写。
检查表通常是网格状,横轴是牙位号,纵轴是测量位点,每个格子里填入袋深度数值。
探诊出血用单独的符号标记,比如加星号或画圈。
这种方法简单直观,但容易出错,特别是数据量大时。
现代诊所越来越多采用电子病历系统。
医生一边检查一边用脚踏开关或语音输入数据,电脑自动记录生成图表。
系统能自动计算平均袋深度、出血位点百分比等指标,还能和之前的数据对比,生成趋势图。
患者能直观看到自己的牙周状况和治疗前后的变化。
牙周检查结果通常用牙周图(Periodontogram)展示。
横轴是牙位,纵轴是深度,把每个位点的袋深度用点标出,连成折线。
正常应该是在3毫米线以下的平缓曲线,牙周炎患者会看到很多高高的"山峰"。
这个图一目了然,医生和患者沟通时特别有用。
4、测量的局限性和误差来源
牙周探诊虽然是金标准,但也有局限性。
它是侵入性检查,探针插入会引起不适,炎症严重时可能疼痛。
探诊本身也会造成微小创伤,虽然一般几小时内就愈合,但频繁探诊可能影响组织。
测量误差不可避免。
操作者经验、探诊力度、角度、患者配合度都会影响结果。
同一医生重复测量同一位点,误差一般在1毫米左右。
不同医生测量,误差可能达2毫米。
这就是为什么定期复查最好找同一个医生,减少系统误差。
牙周探诊测的是软组织深度,不能直接看到骨质破坏情况。
骨吸收的形态、范围、严重程度,需要靠X光片检查。
探诊深度和骨吸收程度大致相关,但不是绝对的。
有时候骨吸收很严重,但软组织肿胀盖住了,探诊深度反而不深。
所以探诊要结合X光片综合判断。
三、X线检查揭示骨质真相
1、常用的X线检查类型
口腔X线检查主要有根尖片、咬翼片、全景片、CBCT四种。
根尖片能拍2-3颗牙齿,显示牙根和周围骨质,精度最高。
牙周检查经常用全口根尖片,14-18张片子覆盖全口牙齿,能详细看到每颗牙的骨质状况。
咬翼片主要看后牙区的牙冠和牙槽嵴顶部,能发现邻面龋和早期的骨吸收。
一般左右各拍2张,共4张。
对于早期牙周病检测很有价值,因为骨吸收往往从牙槽嵴顶开始。
全景片一张片子能看到全口牙齿、上下颌骨、颞下颌关节等,很方便。
但精度不如根尖片,细节显示不够清楚。
适合初步筛查、了解整体情况,但不能替代根尖片做精确诊断。
CBCT是锥形束CT,能拍三维影像,精度极高,能从各个角度观察骨质破坏。
特别适合复杂病例,比如根分叉病变、骨缺损形态评估、种植手术设计等。
但辐射剂量较大,费用高,不作为常规检查,只在必要时使用。
北京协和医院口腔科的规范建议,普通牙周检查用根尖片或全景片即可,复杂病例考虑CBCT。
2、X线片上看什么
正常的牙槽骨在X线片上呈均匀的白色影像,骨嵴距离釉牙骨质界约2毫米,呈平整的水平线。
牙周膜腔显示为牙根周围一圈黑色的细线,宽度均匀,约0.2-0.3毫米。
硬骨板是牙槽窝壁的致密骨,在X线片上显示为一条白线。
牙周炎早期,硬骨板模糊或消失,这是骨吸收最早的征象。
接着牙槽嵴顶开始降低,骨嵴不再是平整的线,而是出现缺损、凹陷。
骨吸收有水平型和垂直型两种。
水平型骨吸收是整体降低,骨嵴大致平行于牙齿,虽然位置下降了。
垂直型骨吸收是形成角形骨缺损,骨嵴和牙齿之间呈角度,有时像个三角形凹陷。
中重度牙周炎,骨吸收超过根长的三分之一甚至一半以上。
根分叉病变是磨牙特有的问题,因为磨牙有2-3个牙根。
炎症侵犯到根分叉区,X线片上显示分叉处有黑色透射影,说明骨质被破坏了。
分叉病变预后很差,治疗困难。
上海市第九人民医院口腔科的影像诊断指南详细描述了不同程度骨吸收的影像特征,为临床分级提供依据。
骨吸收达根长1/3为轻度,1/3-1/2为中度,超过1/2为重度。
这个分级和临床探诊、症状结合,确定牙周炎的严重程度。
3、X线检查的诊断价值
X线检查能直观显示骨质破坏,这是探诊做不到的。
探诊只能告诉你牙周袋有多深,但袋里的骨吸收了多少、吸收的形态如何,只有X线能看到。
治疗方案的制定很大程度依赖X线片信息。
比如决定是否需要手术。
探诊深度6毫米,如果X线显示是水平型骨吸收,可以尝试非手术治疗。
如果是垂直型角形骨缺损,可能需要手术翻瓣清理,甚至植骨。
再比如根分叉病变,X线能判断病变累及程度,是I度(初期侵犯)、II度(穿通但未贯穿)还是III度(完全贯穿),治疗策略完全不同。
X线片还能发现其他问题。
根尖周炎、残根、埋伏牙、阻生齿、根折等都能看到,这些可能影响牙周治疗或需要先处理。
牙石在X线片上有时也能看到,特别是大块的龈下牙石,显示为牙根表面的白色突起。
定期拍X线片能监测病情变化。
治疗前后对比,能客观评估疗效。
骨吸收停止或有新骨形成,说明治疗有效。
骨继续吸收,