你是否曾经这样想过:明明饮食已经很注意了,为什么体检报告上的血脂指标还是"红字"一片?
或者家里有人刚被诊断出高脂血症,却不知道这到底意味着什么?
今天,就让我们一起来揭开高脂血症的神秘面纱,了解它的病理生理机制,看看我们的血管里到底发生了什么。
课程一览
· 脂蛋白代谢与转运过程
· 胆固醇与甘油三酯的代谢调节
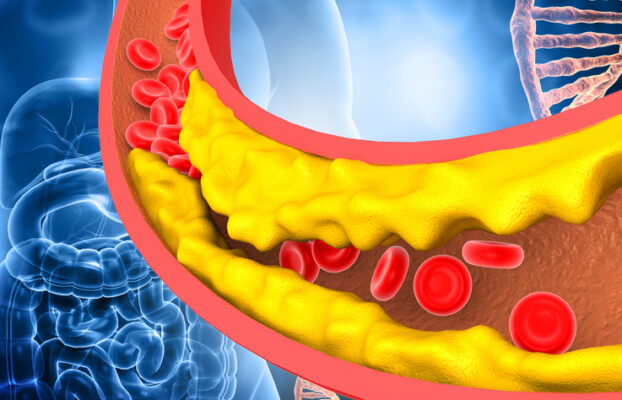
· 高脂血症与动脉粥样硬化的关系
· 遗传与环境因素的影响
一、脂蛋白代谢与转运过程
当我们谈论血脂时,实际上是在谈论血液中的脂质,主要包括胆固醇、甘油三酯、磷脂和游离脂肪酸。
但由于脂质不溶于水,它们需要与蛋白质结合形成脂蛋白才能在血液中运输。
1、脂蛋白的分类
脂蛋白按密度可分为几类:
极低密度脂蛋白(VLDL):主要携带内源性甘油三酯。
低密度脂蛋白(LDL):俗称"坏胆固醇",主要携带胆固醇到周围组织。
高密度脂蛋白(HDL):俗称"好胆固醇",负责将多余胆固醇从外周组织运回肝脏。
乳糜微粒(CM):餐后形成,负责运输饮食中的脂肪。
2、脂蛋白的代谢通路
脂质代谢有两条主要通路:外源性和内源性。
外源性通路:我们吃进的脂肪在小肠被乳化吸收后,形成乳糜微粒,通过淋巴系统进入血液循环。
乳糜微粒被脂蛋白脂肪酶分解,释放脂肪酸供组织利用,余下的乳糜微粒残粒被肝脏清除。
内源性通路:肝脏合成VLDL,释放到血液中。
VLDL在脂蛋白脂肪酶作用下失去甘油三酯变成LDL,LDL将胆固醇运送至全身细胞。
3、脂蛋白代谢异常与高脂血症
当脂蛋白代谢出现问题时,就会导致高脂血症。
比如:
LDL受体减少或功能异常,导致LDL清除减少,血LDL升高。
脂蛋白脂肪酶活性降低,导致甘油三酯清除减慢。
肝脏VLDL合成增加,导致血甘油三酯升高。
中国心血管病学会的数据显示,我国成人血脂异常患病率高达40.4%,相当于每10个中国成年人中就有4个存在血脂异常问题。
这个数据令人担忧,也提醒我们重视血脂健康。
二、胆固醇与甘油三酯的代谢调节
在谈论高脂血症时,胆固醇和甘油三酯是两个绕不开的角色。
它们的代谢和调节异常是高脂血症的重要原因。
1、胆固醇代谢的调控
胆固醇来源有两部分:饮食摄入(约25%)和体内合成(约75%)。
肝脏是胆固醇合成的主要场所,这个过程由HMG-CoA还原酶控制,这也是他汀类降脂药的作用靶点。
胆固醇合成是一个精细调控的过程。
当细胞内胆固醇含量增高时,会抑制HMG-CoA还原酶活性,减少胆固醇合成;同时增加胆固醇转化为胆汁酸的速率,加速胆固醇的排泄。
有趣的是,当我们减少饮食中的胆固醇摄入时,肝脏会增加胆固醇的合成来维持平衡。
这就是为什么仅靠限制饮食中的胆固醇摄入,可能并不能显著降低血胆固醇水平。
2、甘油三酯代谢的调控
甘油三酯是体内最主要的能量储存形式。
饮食中的脂肪经消化吸收后,大部分以甘油三酯形式重新合成,通过乳糜微粒运输。
肝脏也能利用过量的糖和蛋白质合成甘油三酯。
甘油三酯的代谢受多种因素影响:
进食后,胰岛素升高促进甘油三酯合成。
空腹时,胰高血糖素和肾上腺素促进甘油三酯分解。
体力活动增加可促进肌肉利用甘油三酯作为能量来源。
3、代谢异常与高脂血症类型
根据血脂异常的类型,高脂血症可分为多种类型:
I型:乳糜微粒清除障碍,血甘油三酯极高。
IIa型:LDL升高,血胆固醇高。
IIb型:LDL和VLDL均升高,胆固醇和甘油三酯均高